Les sports concernés : La maladie de Haglund peut toucher tous les sportifs. Différentes études scientifiques notent toutefois une prédominance chez les coureurs, runners, traileurs, tennismen, footballeurs,... par une pratique sportive traumatisante pour l'articulation du pied.
Les 1ers signes de la pathologie : Il s’agit d’une excroissance osseuse du calcaneum sur sa partie postérieur (douloureuse ou non), au niveau de l’insertion du tendon d’Achille. Les symptômes douloureux de la maladie de Haglund se manifeste dans un premier temps par une douleur à l'arrière-pied, accentuée à la marche ou durant toute pratique sportive, accompagnée d’une petite bosse parfois rouge inflammée visible à l’oeil nu.
Les pistes pour s'en sortir : Il est important de comprendre que cette malformation n’est pas grave en soit. Elle peut être symptomatique comme l’hallux-Valgus par exemple. Le premier traitement est donc de retirer le facteur irritant responsable de la douleur et de l’inflammation : une chaussure trop étroite, trop rigide ou une activité sportive trop intense inhabituelle. Une fois la phase irritante passée, un traitement conservateur de remise en charge progressive de la zone en rééducation est conseillée, à découvrir en détails ci-dessous.
Ensuite le traitement est conservateur, il conjugue pose de glace + prise d'AINS (Anti-Inflammatoires Non Stéroïdiens) sur une courte durée + port de talonnettes ou d’orthèses plantaires spécifique maladie de Haglund afin de protéger.
Comment soulager et traiter la maladie de Haglund ?
Quelles sont les conséquences de la maladie de Haglund ?
Peut-on reprendre le sport après la maladie de Haglund ?
Qu'est-ce que la maladie de Haglund ?
Quelles sont les causes de la maladie de Haglund ?
Quels sont les symptômes de la maladie de Haglund ?
Comment soulager et traiter la maladie de Haglund ?
Le traitement de première intention dans le soulagement du syndrome de Haglund est la conjugaison d'un traitement médical et orthopédique qui se définit ainsi :
- le port de chaussures plus souples et moins serrées,
- l'application d'une poche de glace,
- le port de talonnettes souples et/ou orthèses plantaires pour protéger la zone irritante lors de pratique de la chaussure lors de la marche ou la sportive provoque un soulagement significatif des douleurs liées à la maladie de Haglund,
- la prise d'anti-inflammatoires non stéroïdiens (AINS).
Le traitement naturel de deuxième intention est le suivant :
- soulager le système musculaire surmené, notamment à l'aide de balles de proprioception par exemple, pour une libération myofasciale optimisée sur la zone
Enfin, la phase de rééducation est cruciale et consiste en :
- de la remise en charge progressive du tissu par des exercices appropriés et adaptés à votre fonction,
- des soins antalgiques de type physiothérapie,
- l’utilisation de la cryothérapie peut être envisager si les symptômes réapparaissent (ex : chevillère de cryothérapie).
L'ensemble de ces traitements conjugués sont dans la plupart des cas particulièrement efficaces.
Quant au traitement chirurgical ou prise en charge endoscopique, ils sont réservés uniquement en cas d'échec des précédents traitements. Il consiste à enlever la zone de conflit postérieur (via la “technique de Zadek” : chirurgie de résection de l'angle postéro-supérieur du calcanéus). Il faut rajouter parfois l'excision de la bourse séreuse calcanéenne. La calcanéoplastie endoscopique peut être aussi réalisée.
Un protocole de soin est mis en place après l'intervention chirurgicale :
- une mise au repos pendant 10 jours avec l'application de glace, l'élévation du pied et le port d'une orthèse compressive en prévention de l’œdème et soulagement des douleurs,
- suite à cette phase, une reprise de la marche avec un appui complet,
- et des exercices de renforcement musculaire.
Quelles sont les conséquences de la maladie de Haglund ?
En plus des douleurs, il est possible de développer en conséquence de la maladie de Haglund les pathologies suivantes :
- une bursite (inflammation des bourses séreuses) rétrocalcanéenne. En effet l'appui forcé pendant la foulée peut aggraver cette talalgie postérieure entraînant une irritation mécanique de la bourse.
- des altérations de la peau,
- des lésions tendineuses dégénératives chroniques si le tendon est compressé.
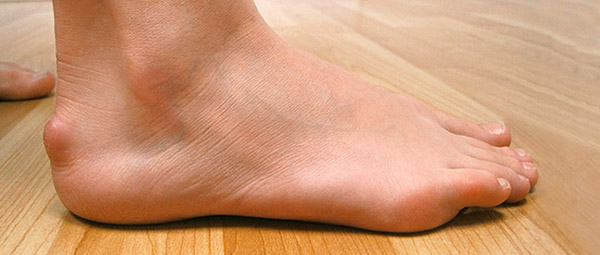
Peut-on reprendre le sport après la maladie de Haglund ?
La reprise du sport est possible dans tous les cas, seule la durée de mise au repos va différer.
Sans traitement chirurgical :
Il est crucial dans un premier temps « d'adoucir » les symptômes de la maladie de Haglund avec les traitement conservateur (changement chaussure, diminution temporaire de l’activité douloureuse, semelle orthopédique), conjugué avec la phase de rééducation pour remettre de la charge sur le tissu. Dans ce cas, la pratique du sport est envisageable en fonction de la gêne ressentie et en accord avec un professionnel de santé.
Après un traitement chirurgical de la maladie de Haglund :
Les différentes études réalisées sur des patients opérés sont unanimes : la reprise de l'appui se fait en moyenne en 2 semaines pour une reprise de la marche au bout de 5 à 6 semaines, alors que le sport a été repris à un niveau sportif équivalent à celui précédent de la maladie de Haglund, au bout de 4 mois.
Qu'est-ce que la maladie de Haglund ?
La maladie de Haglund est une hypertrophie podologique bien particulière. Elle tient son nom du chirurgien orthopédiste suédois, Patrick Haglund, qui l'a décrite en 1928. Ce n'est pas une maladie à proprement parler et elle est présente de manière asymptomatique chez de nombreuses personnes. C'est pour cela qu'on préfère l'appeler "Syndrôme d'Haglund".
Les origines de la maladie de Haglund
La maladie de Haglund est communément appelée « maladie du coureur » (ou encore “Pump Bump”) car elle touche de nombreux coureurs, runners et traileurs. Nous ne retrouvons pas d'âge préférentiel, ni de prédominance masculine ou féminine dans les sportifs atteints, ni auprès de la population non sportive qui est aussi touchée par cette pathologie. Les plus jeunes et les adolescents peuvent aussi développer cette pathologie. Certains scientifiques et professionnels de santé préféreront le terme plus juste de syndrome de Haglund, d'exostose rétrocalcanéenne oude déformation de Mulholland.
Sur le plan anatomique, la maladie de Haglund se traduit par une excroissance osseuse sur la tubérosité postéro-supérieure du calcaneum (os du talon) sur lequel s'attache le tendon d'Achille. Elle peut être douloureuse ou non. Cette douleur est déclenché par le frottement avec le chaussant en course à pied ou en dans par exemple. Elle peut être aussi réveillé lors de pratique sportive répété en flexion plantaire (les pointes en danse classique par exemple).
Le diagnostic complexe du syndrome d'Haglund
Le diagnostic du syndrome de Haglund est source de confusion car le tableau clinique peut mimer d'autres causes pathologiques douloureuses de l'arrière-pied (comme la tendinopathie micro-traumatique, la tendinopathie inflammatoire, la facture de fatigue du calcaneum ou la bursite rétro-calcanéenne isolée).
La radiographie classique de profil (constater la tubérosité et/ou le pied creux) et l'échographie (rechercher une bursite avec épanchement) suffisent généralement pour en poser le diagnostic certain. Parfois en dernière intention, une imagerie par résonance magnétique (IRM) est prescrite pour permettre une étude plus approfondie de l'état du tendon d'Achille.
Quelles sont les causes de la maladie de Haglund ?
L'étude des causes et des facteurs (étiologie) a été pendant très longtemps mal comprise. Il semblerait que désormais les différentes études menées à ce sujet convergent dans le même sens : la maladie de Haglund serait la conséquence d'un conflit pied-chaussure lié à cette déformation morphologique de la tubérosité postéro-supérieure du calcanéus.
Plusieurs théories étiopathogéniques sont aussi avancées, à l'instar de la présence d'/de :
- génétique,
- une prise de poids,
- antécédents d'affections rhumatologiques,
- un traumatisme répétitif,
- une surutilisation,
- un surentraînement chez le sportif,
- chaussures de sport mal adaptées et trop serrées entraînant une pression constante et répétée sur le talon.
Quels sont les symptômes de la maladie de Haglund ?
Cette déformation peut être visible à « l’œil nu » en prenant la forme d'une petite bosse entraînant parfois des irritations cutanées et des bursites rétro-achilléennes.
Néanmoins la plupart du temps cette pathologie de conflit se manifeste plus discrètement à l’œil nu, sans forcément l'apparition de notions traumatiques et sans hypertrophie calcanéenne. A ce stade, chez les anglo-saxons, cette talalgie postérieure est appelée pump bump ( « coup de pompe » ). Par contre sa symptomatologie douloureuse, rebelle et gênante est le maître symptôme surtout quand l'arrière pied rentre en contact avec le contrefort de la chaussure.
D'autres signes physiques sont alors visibles comme la tuméfaction du talon souvent recouverte d'une peau rouge voir violacée. La lésion tendineuse n'est que secondaire. Une boiterie peut y être associée. C'est un véritable cercle vicieux : plus la tuméfaction augmente, plus le conflit s'intensifie, rendant la tuméfaction encore plus conséquente. À un stade très avancé, la douleur peut être présente même au repos.
Le secret : enlever l'irritant de la chaussure (contrefort de la chaussure plus souple) et bien protéger la zone pour diminuer les symptômes.